Lymphangite : traitement et prise en charge complète

Un membre qui rougit, des stries rouges qui serpentent sous la peau, une fièvre soudaine… Ces signes méritent une attention immédiate ! La lymphangite reste une urgence infectieuse à ne pas prendre à la légère. Cette affection, parfois méconnue, est le fruit d’une infection qui a trouvé le chemin des vaisseaux lymphatiques. Derrière une simple éraflure, il y a parfois un parcours risqué pour notre organisme, obligeant à réagir vite et bien. Découvrons ensemble, à travers des explications simples, des anecdotes concrètes et les recommandations des experts, l’essentiel à retenir sur sa prise en charge et sa prévention.
Sommaire
- Qu’est-ce que la lymphangite : causes bactériennes et physiopathologie
- Les streptocoques et autres bactéries responsables de la lymphangite
- Comment l’infection pénètre et progresse dans les vaisseaux lymphatiques
- Signes cliniques caractéristiques de la lymphangite : reconnaître les stries rouges et symptômes associés
- Manifestations locales : stries, douleur et inflammation du membre
- Manifestations systémiques : fièvre, frissons et malaise général
- Diagnostic clinique de la lymphangite : techniques et diagnostic différentiel
- Examen des trajets lymphatiques et des ganglions lymphatiques douloureux
- Rôle limité des examens complémentaires : quand faire des bilans sanguins et hémocultures
- Traitement antibiotique ciblé de la lymphangite : choix et protocoles efficaces
- Antibiothérapie orale première intention : amoxicilline-acide clavulanique et alternatives
- Prise en charge hospitalière : antibiotiques intraveineux et surveillance accrue
- Mesures complémentaires au traitement antibiotique : repos, élévation et soins locaux
- Importance du repos et de l’élévation du membre atteint
- Soins locaux : désinfection des plaies et compresses tièdes pour soulager
- Complications potentielles de la lymphangite : prévention et prise en charge rapide
- Risques graves : septicémie, abcès et nécrose tissulaire
- Évolution possible vers une lymphangite chronique chez les patients à risque
- Facteurs aggravants et suivi médical dans la lymphangite : diabète, insuffisance veineuse et troubles lymphatiques
- Limites de la téléconsultation dans le diagnostic et traitement de la lymphangite
- Nécessité de l’examen clinique présentiel pour une évaluation fiable
- Signes de gravité nécessitant une consultation urgente ou appel aux urgences
- Prévention de la lymphangite : bonnes pratiques et recommandations des autorités sanitaires
- Hygiène rigoureuse des plaies et suivi chez les personnes à risque
- Surveillance spécifique en milieu hospitalier : cathéters veineux et protocoles
- Avancées récentes et innovations pour un meilleur traitement et diagnostic
- Quelle est la différence entre lymphangite et cellulite ?
- Peut-on traiter une lymphangite sans antibiotiques ?
- La lymphangite est-elle contagieuse ?
- Que faire en cas d’allergie aux pénicillines ?
- Quels sont les premiers gestes à adopter en cas de suspicion ?
🩺 La lymphangite : infection aiguë des vaisseaux lymphatiques, souvent due aux streptocoques.
🚩 Symptômes clés : traînées rouges, douleur, fièvre, et ganglions enflés.
🧪 Le diagnostic est clinique, les examens complémentaires réservés aux formes complexes.
💊 Traitement basé sur des antibiotiques ciblés, avec soins locaux et repos.
⚡ Risques majeurs : septicémie, lymphangite chronique, complications chez les sujets fragiles.
🕵️♀️ Suivi renforcé pour diabétiques, insuffisants veineux, troubles lymphatiques.
📱 La téléconsultation reste limitée, l’examen en présence est crucial en cas de lymphangite.
🛡️ Prévention : hygiène des plaies, surveillance des cathéters, innovations en cours.
Qu’est-ce que la lymphangite : causes bactériennes et physiopathologie
La lymphangite est avant tout une infection aiguë qui affecte les vaisseaux lymphatiques, ces fins canaux essentiels au transport de la lymphe et à la défense immunitaire. Elle survient généralement lorsqu’une bactérie pénètre dans la peau par une coupure, une piqûre ou une petite blessure, profitant de cette « porte d’entrée » pour s’installer et se propager. Dans la vie quotidienne, il suffit d’un simple oubli de désinfection après une griffure de chat, par exemple, pour que le risque apparaisse.
C’est à ce moment que les streptocoques, notamment du groupe A, montrent leur redoutable habileté à infiltrer le réseau lymphatique. D’autres agents pathogènes, plus rares, peuvent aussi être responsables (staphylocoques, bactéries Gram-négatives), notamment en contexte hospitalier ou chez l’immunodéprimé. Dès que la bactérie s’installe, une réaction inflammatoire intense démarre. Les vaisseaux lymphatiques situés sous la peau deviennent alors rouges, douloureux et enflés, signalant une progression rapide de l’infection. Ce mécanisme explique la rapidité et la gravité potentielle de la maladie : le système lymphatique, destiné à protéger, devient temporairement un vecteur d’infection.
Les streptocoques et autres bactéries responsables de la lymphangite
Ce sont les streptocoques qui restent les rois incontestés de la lymphangite cutanée. Leur capacité à franchir la barrière cutanée et à se multiplier à grande vitesse explique pourquoi une simple piqûre peut tourner à l’urgence. Dans certains cas plus complexes, des bactéries comme Staphylococcus aureus ou des germes atypiques (les bacilles Gram-négatifs, par exemple chez des patients porteurs de cathéters) entrent en jeu. Une étude récente, menée en milieu hospitalier français, a d’ailleurs mis en évidence la prédominance des streptocoques dans plus de 80% des cas de lymphangite aiguë. Cette prévalence oriente clairement le choix du traitement initial.
Dans de très rares contextes (patients immunodéprimés, séjours à l’étranger), il a été rapporté des cas liés à d’autres agents, tels que Pseudomonas ou des bactéries du sol. Ces scénarios particulièrs exigent une vigilance accrue du corps médical et expliquent l’importance du diagnostic clinique initial, appuyé parfois par des prélèvements ou hémocultures.
Comment l’infection pénètre et progresse dans les vaisseaux lymphatiques
La voie d’entrée de l’infection est souvent discrète : une éraflure, une piqûre d’insecte ou une blessure bénigne. Rapidement, les germes présents sur la peau envahissent les vaisseaux lymphatiques voisins. L’infection démarre à la porte d’entrée puis remonte en suivant le trajet des vaisseaux, un peu comme un fil conducteur « allumé » qui devient progressivement douloureux, enflammé et visible sous la peau.
Lors d’une lymphangite, on note souvent une propagation linéaire, matérialisée par les fameuses traînées rouges se dirigeant vers les ganglions situés à la racine du membre atteint. L’infection pourrait être stoppée localement (réponse immunitaire efficace), ou au contraire, s’aggraver et entraîner une atteinte générale. Cette progression souligne la nécessité d’agir rapidement pour éviter les complications, comme une éventuelle transformation en cellulite ou en septicémie.
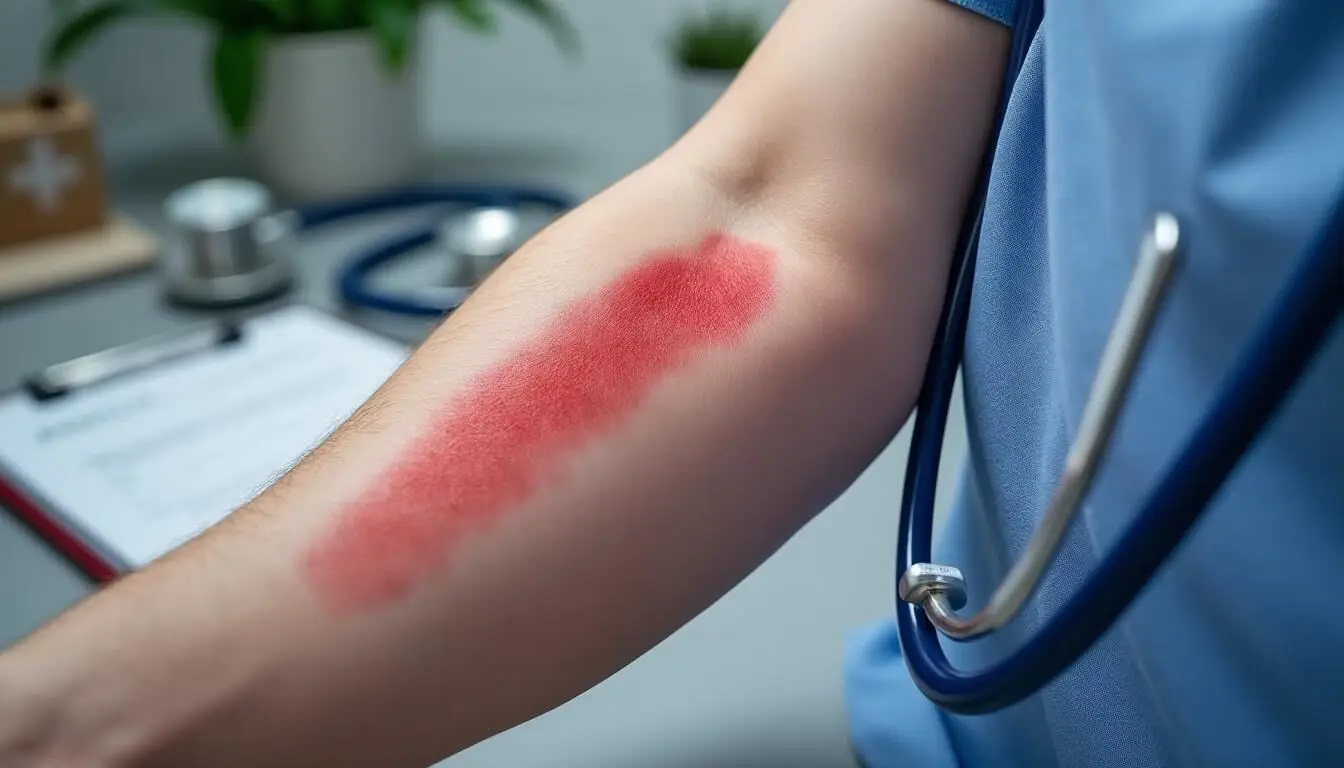
Signes cliniques caractéristiques de la lymphangite : reconnaître les stries rouges et symptômes associés
Savoir reconnaître les signaux d’alerte d’une lymphangite est essentiel. Les premières heures sont souvent silencieuses, puis une évolution rapide s’installe, rarement discrète. Sur le plan local, c’est généralement une traînée rouge qui attire l’attention, accompagnée d’une douleur aiguë sur le trajet du vaisseau lymphatique touché. Mais d’autres symptômes apparaissent et doivent attirer l’œil du patient ou de son entourage.
Manifestations locales : stries, douleur et inflammation du membre
La marque de fabrique de la lymphangite, c’est la traînée rouge ou strie inflammatoire, chaude au toucher, palpable comme un petit cordon sensible. Elle grimpe souvent du point d’infection vers les ganglions les plus proches (creux axillaire pour le bras, pli de l’aine pour la jambe). Douleur, sensation de tension et œdème du membre sont fréquents.
Certains patients évoquent une impression de brûlure, accentuée lors des mouvements. Ces signes s’aggravent rapidement lorsque l’infection progresse vers une cellulite sous-jacente, avec extension de la rougeur à toute la zone infectée. Souvent, cela se révèle après une promenade dans les bois, lors d’une randonnée où le simple frottement des chaussettes a pu occasionner la porte d’entrée.
Manifestations systémiques : fièvre, frissons et malaise général
Au-delà des signes visibles, la lymphangite ne tarde pas à se manifester par des symptômes généraux : fièvre supérieure à 38°C, frissons, fatigue brutale, parfois même nausées. Chez certains, c’est le malaise généralisé et la sensation d’épuisement qui dominent, aboutissant parfois à une consultation en urgence.
Ce tableau systémique doit alerter. Il témoigne d’une infection active pouvant basculer vers une aggravation rapide (état de choc, sepsis). Dans la pratique courante, plusieurs cas ont montré l’importance de surveiller tout membre présentant une traînée rouge ET une fièvre, surtout s’il existe des pathologies sous-jacentes ou un terrain fragile (diabète notamment).
Diagnostic clinique de la lymphangite : techniques et diagnostic différentiel
En cas de suspicion, le diagnostic s’appuie avant tout sur l’examen physique et l’interrogatoire. La reconnaissance du schéma typique – traînées rouges, douleurs, fièvre – oriente immédiatement vers la lymphangite, mais d’autres pathologies peuvent mimer ce tableau, notamment la cellulite ou la thrombophlébite superficielle.
Examen des trajets lymphatiques et des ganglions lymphatiques douloureux
Lors de la consultation, le professionnel de santé va rechercher les signes sur le trajet lymphatique : présence d’un cordon rouge, chaud, douloureux, orientation vers les ganglions les plus proches. La palpation met souvent en évidence des ganglions enflés, douloureux, signe que l’infection mobilise la défense immunitaire locale. L’état des pouls, la chaleur du membre, la présence de lésions cutanées (porte d’entrée) sont systématiquement évalués.
Parfois, le diagnostic différentiel est complexe. Une cellulite peut s’accompagner de rougeurs diffuses et d’œdème, mais sans stries nettes, tandis qu’une thrombophlébite évoquera plutôt une veine dure et très douloureuse, sans rougeur en traînée. C’est ce subtil examen clinique qui fait toute la différence.
Rôle limité des examens complémentaires : quand faire des bilans sanguins et hémocultures
Dans les cas typiques, les examens biologiques sont inutiles. Par contre, en cas de symptômes généraux marqués (fièvre élevée, altération de l’état général), ou si l’on suspecte une infection à germes rares, un bilan sanguin complet (NFS, CRP) et des hémocultures sont requis.
Ces analyses permettent de confirmer le rôle bactérien, d’identifier le germe en cause, et d’adapter au mieux le traitement en cas de résistance aux antibiotiques. Le recours à l’imagerie (échographie voire IRM) se justifie parfois pour explorer une collection profonde ou éliminer un abcès associé. Dans la « vie vraie », ces démarches restent l’exception plutôt que la règle.
Traitement antibiotique ciblé de la lymphangite : choix et protocoles efficaces
Le traitement de la lymphangite repose sur la rapidité d’initiation d’une antibiothérapie adaptée. Plus on agit tôt, plus on limite le risque de progression vers une infection grave ou une complication majeure. À côté de cela, le repos du membre et le soin local de la porte d’entrée sont tout aussi essentiels.
Antibiothérapie orale première intention : amoxicilline-acide clavulanique et alternatives
L’association amoxicilline-acide clavulanique est aujourd’hui le choix de référence, grâce à son spectre étendu contre les streptocoques et la plupart des staphylocoques sensibles. La durée typique varie de 7 à 10 jours, ajustée selon la gravité et la tolérance du patient. Il existe des alternatives tout aussi efficaces en cas d’allergie à la pénicilline, comme les macrolides (azithromycine) ou les céphalosporines orales.
Anecdote récurrente : un patient sportif ayant traité rapidement sa lymphangite avec ce protocole a évité toute hospitalisation, illustrant l’enjeu d’une prise en charge précoce et ciblée. Quand une résistance suspectée apparaît (retour de voyage ou immunodépression), le diagnostic peut être ajusté par examen complémentaire.
Prise en charge hospitalière : antibiotiques intraveineux et surveillance accrue
En cas de symptômes sévères (fièvre persistante, signes de sepsis, extension importante), l’hospitalisation s’impose. La prise en charge inclut des antibiotiques intraveineux adaptés au germe le plus probable, sous surveillance étroite. Le relais se fera parfois par voie orale après 2 à 3 jours, lorsque l’amélioration clinique est nette.
Les équipes suivent la tolérance, surveillent l’évolution des symptômes et anticipent toute complication potentielle. La surveillance rapprochée évite les rechutes ou l’apparition de complications telles qu’un abcès. Le but : retourner le plus vite possible à un état stable et limiter les séquelles.
Type de traitement | Médicament | Situation | ⏱️ Durée |
|---|---|---|---|
Antibiotique oral | Amoxicilline-acide clavulanique | Forme simple non compliquée | 7 à 10 jours |
Antibiotique oral (alternative) | Céphalosporines / Macrolides | Allergie à la pénicilline | 7 à 10 jours |
Antibiotique IV | Pénicillines IV, puis relais oral | Forme grave ou patient à risque | 10 à 14 jours |
Mesures complémentaires au traitement antibiotique : repos, élévation et soins locaux
Le succès du traitement de la lymphangite ne repose pas que sur la prescription d’antibiotiques. L’association d’autres mesures, simples mais efficaces, accélère la récupération et limite les séquelles. L’objectif : soulager, éviter l’aggravation et favoriser une réparation rapide des tissus.
Importance du repos et de l’élévation du membre atteint
Le repos strict du membre touché, associé à son élévation, permet de réduire l’œdème, de limiter la stase de la lymphe et de diminuer la douleur. Ces « petits gestes » du quotidien ont un impact direct sur la baisse de la tension locale et la récupération. Beaucoup de patients témoignent d’une nette amélioration du confort dès les premières heures de repos, surtout s’il est entrepris à temps.
🛌 Privilégier le repos pour limiter la surcharge inflammatoire.
🦵 Surélever le membre (coussin, support) pour faciliter le drainage lymphatique.
⏰ Adapter son rythme quotidien pour respecter ces consignes.
Soins locaux : désinfection des plaies et compresses tièdes pour soulager
La désinfection minutieuse de la lésion initiale est incontournable. Nettoyer à l’aide d’un antiseptique standard, renouveler les pansements, surveiller l’évolution cutanée. Les compresses tièdes appliquées en local détendent la zone, soulagent la douleur et améliorent la circulation. Cette prise en charge locale accompagne parfaitement le traitement systémique, notamment dans les premiers jours où les signes inflammatoires restent majeurs.
Ne pas négliger une vigilance quotidienne, avec auto-surveillance des signes d’alerte (extension de la traînée rouge, apparition de pus, accentuation de la fièvre). Partager ces gestes avec son entourage permet souvent d’éviter un retard dans la détection d’une éventuelle aggravation.

Complications potentielles de la lymphangite : prévention et prise en charge rapide
La lymphangite est rarement bénigne lorsqu’elle n’est pas prise en charge précocement. Les complications les plus redoutées sont la septicémie (passage massif des germes dans le sang), l’apparition d’un abcès sous-cutané ou, plus grave, la nécrose tissulaire avec destruction locale.
Risques graves : septicémie, abcès et nécrose tissulaire
Se soustraire à la prise en charge initiale expose à une augmentation rapide du risque. La septicémie reste l’évolution la plus dangereuse : en quelques heures, l’état général se détériore, justifiant le recours à une hospitalisation urgente. Certains patients ayant retardé le traitement témoignent des lourdes conséquences : longs séjours à l’hôpital, séquelles durables, parfois même interventions chirurgicales nécessaires.
L’abcès profond est quant à lui souvent repéré à la palpation : masse fluctuante, douleur intense, chaleur localisée. La nécrose tissulaire demande une intervention médicale spécialisée et un appui chirurgical. D’où l’importance de la prévention et de la réaction rapide aux premiers signaux.
Évolution possible vers une lymphangite chronique chez les patients à risque
Chez certains sujets (diabétiques, immunodéprimés, troubles lymphatiques), la lymphangite peut devenir chronique. Les épisodes se répètent, alternant phases d’amélioration et rechutes. La qualité de vie en pâtit, l’anxiété s’installe. Prévenir cette chronicisation, c’est assurer un suivi régulier, une hygiène irréprochable et un contrôle strict des éventuels facteurs favorisants.
Un patient souffrant d’insuffisance veineuse chronique témoigne : « Depuis que j’applique les conseils d’hygiène et que j’ai appris à détecter les premiers signes, les rechutes sont devenues beaucoup plus rares ». Une illustration parfaite de l’impact des bonnes pratiques en matière de gestion du risque.
Complication | Symptômes d’alerte | Prise en charge |
|---|---|---|
Septicémie | Fièvre, confusion, tachycardie, hypotension | Hospitalisation, antibiotiques IV, réanimation |
Abcès localisé | Masse douloureuse, chaleur, rougeur, pus | Ponction/évacuation chirurgicale, antibiotiques |
Lymphangite chronique | Répétition des épisodes, douleur persistante | Bilans spécialisés, prévention, suivi long terme |
Facteurs aggravants et suivi médical dans la lymphangite : diabète, insuffisance veineuse et troubles lymphatiques
La présence de certaines pathologies rend la lymphangite plus fréquente et plus grave. Les personnes diabétiques voient leur immunité altérée : contrôle glycémique insuffisant = terrain propice à l’infection. L’insuffisance veineuse chronique ralentit la circulation locale, favorisant les stases et allongeant la durée des symptômes. Les troubles lymphatiques, eux, empêchent le bon drainage et exposent à des récidives.
Un suivi médical rapproché s’impose, avec éducation thérapeutique, consultations régulières et renforcement du message de prévention. De nombreux centres spécialisés mettent désormais en place des parcours personnalisés, avec alertes automatiques en cas d’absence de suivi, preuve que l’innovation joue un rôle clé dans la santé de demain.
Limites de la téléconsultation dans le diagnostic et traitement de la lymphangite
La généralisation de la téléconsultation a ses avantages mais, pour la lymphangite, elle atteint rapidement ses limites. Rien ne remplacera jamais l’examen clinique direct, la palpation d’un ganglion ou la mesure de la chaleur d’une traînée rouge. Les photos transmises ne suffiront jamais à estimer la gravité d’une infection évolutive. Le contact humain, ici, est irremplaçable.
Nécessité de l’examen clinique présentiel pour une évaluation fiable
Lorsqu’une lymphangite est suspectée, il est impératif de consulter en cabinet. L’œil averti du professionnel de santé détecte les détails invisibles à distance. La décision d’initier un traitement antibiotique ou d’orienter vers l’hôpital ne peut se faire qu’après ce contact. Même en 2026, la technologie ne remplace pas le diagnostic en personne pour ce type d’infection.
Signes de gravité nécessitant une consultation urgente ou appel aux urgences
🔥 Fièvre supérieure à 39°C non soulagée par le paracétamol
🚨 Malaise, confusion, difficulté à bouger le membre
🩸 Extension rapide de la traînée rouge ou apparition de pus
🤒 Vomissements, tachycardie, essoufflement
Ce sont autant de signaux d’alarme qui imposent une prise en charge hospitalière. Mieux vaut consulter « trop tôt » que trop tard.
Prévention de la lymphangite : bonnes pratiques et recommandations des autorités sanitaires
Comme souvent en médecine, la meilleure arme reste la prévention. La vigilance sur l’hygiène, le suivi des plaies, mais aussi l’éducation thérapeutique des personnes à risque changent le pronostic à long terme. Les recommandations les plus récentes insistent sur l’importance de gestes simples, mais répétés dans le temps.
Hygiène rigoureuse des plaies et suivi chez les personnes à risque
À chaque petite blessure : nettoyage immédiat, application d’un antiseptique, et surveillance cutanée régulière. Chez les personnes souffrant de maladies chroniques, un carnet de suivi permet de réagir vite à la moindre alerte. La communication entre soignants et familles s’est également améliorée : aujourd’hui, il existe des fiches réflexes diffusées dans les pharmacies et les écoles, pour sensibiliser les enfants et leurs parents à ces bons réflexes de santé.
Surveillance spécifique en milieu hospitalier : cathéters veineux et protocoles
Le contexte hospitalier implique des mesures renforcées : désinfection systématique des cathéters périphériques, changement régulier des pansements, protocoles de surveillance journalière. Des audits qualité sont menés régulièrement pour limiter le risque d’infection. En 2026, l’utilisation de capteurs intelligents, capables d’alerter en cas de début d’infection autour d’un cathéter, s’est imposée dans plusieurs hôpitaux, réduisant nettement l’incidence des lymphangites nosocomiales.
Avancées récentes et innovations pour un meilleur traitement et diagnostic
La télésurveillance, l’IA appliquée à l’analyse de photos médicales et la personnalisation de la stratégie anti-infectieuse ont révolutionné la prise en charge : diagnostic plus précoce, orientation adaptée, utilisation optimisée des antibiotiques. Les tests rapides, capables en quelques minutes de différencier une lymphangite d’une cellulite, sont en cours de déploiement et réduisent le risque d’erreur. Ces innovations ouvrent la voie à une gestion plus sûre et moins anxiogène pour les patients.
Quelle est la différence entre lymphangite et cellulite ?
La lymphangite touche les vaisseaux lymphatiques, se traduit par des traînées rouges chaudes et douloureuses au trajet bien net, tandis que la cellulite est une infection diffuse du tissu sous-cutané, souvent sans stries mais avec rougeur étendue et œdème.
Peut-on traiter une lymphangite sans antibiotiques ?
Non, le traitement antibiotique reste indispensable pour stopper la progression de l’infection. Les soins locaux et le repos du membre complètent la prise en charge mais ne suffisent pas seuls.
La lymphangite est-elle contagieuse ?
La lymphangite n’est pas contagieuse en elle-même : c’est la porte d’entrée infectée (plaie, coupure) qui porte le risque, pas le contact avec une personne atteinte.
Que faire en cas d’allergie aux pénicillines ?
Des alternatives efficaces existent (macrolides, céphalosporines), votre médecin adaptera le traitement en fonction de votre historique médical.
Quels sont les premiers gestes à adopter en cas de suspicion ?
Désinfecter la porte d’entrée, surélever le membre, surveiller la fièvre et consulter en urgence si les signes s’aggravent.